糖尿病って腎臓が悪くなるって聞いたんですけど・・・~糖尿病性腎障害~
- 2021年9月20日
- 腎臓内科
このブログをご覧いただきありがとうございます。
はたなかクリニック院長の畑中雅喜です。
今回は糖尿病性腎臓病の話をします。
・糖尿病性腎臓病とは
・糖尿病性腎臓病の症状
・糖尿病性腎臓病の治療
糖尿病性腎臓病とは
糖尿病性腎臓病、英語ではDiabetic Kidney Disease、略してDKDと言います。
糖尿病によって生じる慢性腎臓病(CKD)のことを表しますが、この病名を聞かれたことがある人はまだ少ないかもしれません。
海外では2007年に初めてDKDという病名が使用され、今は広く使われています。日本では2017年に「糖尿病性腎臓病」という訳語が当てられ、それから徐々に広まりつつあります。
これまでは糖尿病性腎症という病名がよく使われてきました。糖尿病性腎症という病名がなくなったわけではなく現在も使われていますが、徐々に変わっていくのではないかと思います。
ちなみに、慢性腎臓病(CKD)の原因ではなく、ただ単に糖尿病を合併しているだけの場合は、糖尿病合併CKDといいます。
糖尿病によって腎機能が低下する場合の典型的な経過は
1.まずわずかな尿蛋白(微量アルブミン尿)が出ますが、腎機能はほぼ正常
2.蛋白尿が増加するが腎機能はまだ正常
3.腎機能が低下し始める
4.末期腎不全となり透析が必要となる
という経過をたどり、このような腎障害を糖尿病性腎症と言います。
それに対し、最近はこの経過をとらずに尿蛋白が少ないまま腎機能が低下する場合が増えてきています。非典型的な経過をとる場合と、典型的な経過をとる糖尿病性腎症を合わせて糖尿病性腎臓病というようになりました。
これらの病名の関係を図にすると下のようになります。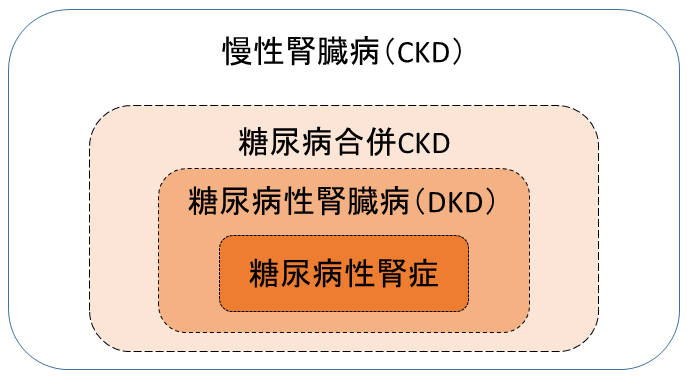
以前のブログでもお話しましたが、糖尿病の合併症として腎臓病は非常に重要です。
というのも、糖尿病によって腎臓が悪くなった結果、末期腎不全となり透析が必要となる人が非常に多いからです。

こちらの図は、日本での透析患者数の推移を示していますが、年々増え続けています。2019年末時点で34万4640人となっており、日本人口が1億2616万7千人ですから、約366人に1人が透析をしていることになります。
入場者制限がなかったころの甲子園球場で満員の観客43508人がいたら、118人は透析患者さんがいるという計算になります。そう考えると意外と多いと思いませんか?
これだけ多い透析患者さんのうち、2011年以降は糖尿病性腎症のために透析導入となる患者さんの割合が1位となっております。

糖尿病性腎臓病の症状
糖尿病性腎臓病に特有の症状はありません。
糖尿病も、慢性腎臓病もどちらも自覚症状に乏しく、症状が出現した時にはある程度進行していることが多いのですが、糖尿病性腎臓病も同様です。
特有の症状ではありませんが、糖尿病性腎臓病は他の原因で慢性腎臓病となった時と比較すると、むくみは出やすいです。しかし、むくんでいるからといって糖尿病性腎臓病とは限りません。
糖尿病性腎臓病の治療
糖尿病性腎臓病の治療目標としては大きく2つに分かれます。
1.慢性腎臓病が進行して末期腎不全となり透析導入となることを避ける。
2.糖尿病あるいは慢性腎臓病の合併症としての動脈硬化性疾患(心筋梗塞や心不全、脳卒中など)を避ける。
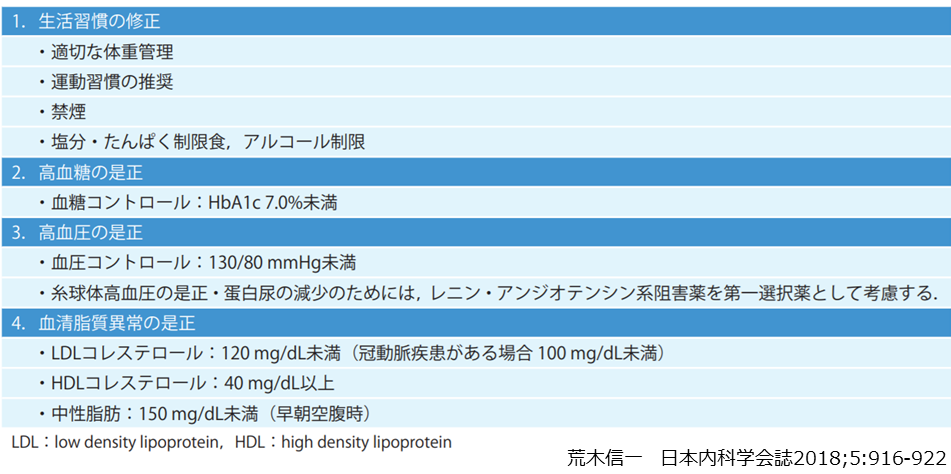
この2つの目標を達成するための特効薬は、このブログの執筆時点ではまだ存在しません。糖尿病の治療はもちろん、合併することが多い高血圧や脂質異常症、肥満などの治療や禁煙、適度な運動、そして減塩を中心とした食事管理などの生活習慣改善を行うことにより、腎機能が低下するスピードを遅らせたり、動脈硬化の進行を遅らせることが目標となります。
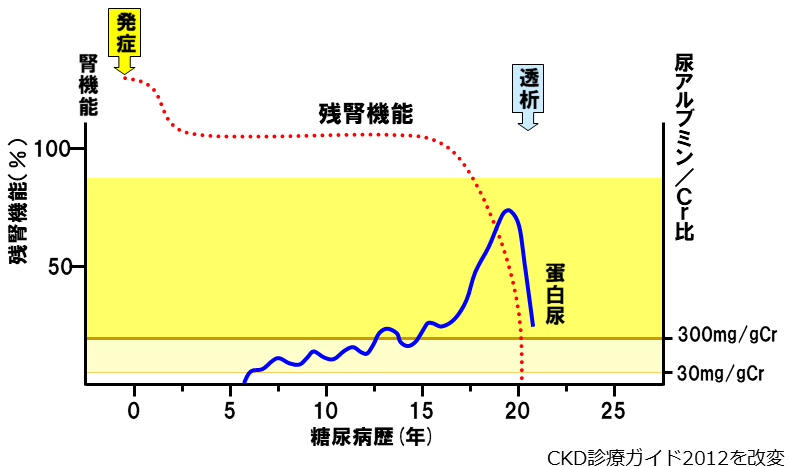
上の図は、糖尿病性腎症において腎機能がどのように低下していくかを示したものです。赤の点線が腎機能の推移になります。青の実線は蛋白尿です。
糖尿病が発症してからしばらく(10数年)は腎機能はあまり低下せず、最初は微量アルブミン尿、軽度の蛋白尿のみです。しかし、ある時点から蛋白尿が増えるとほぼ同時に腎機能が低下し始め、気がついたらあっという間に透析、というのが糖尿病性腎症のよくある経過です。例えば、クレアチニンという腎機能を表す指標があるのですが、男性ですと正常値は1mg/dl以下です。だいたい8mg/dlを超えてくると透析を考えないといけないことが多いです。その数値が2mg/dlくらいになってから、あれ、上がってきたな、と気づいた時にはあと2-3年で透析、ということも珍しくありません。
この、あと2-3年、を少しでも伸ばすことが糖尿病性腎臓病の治療目標です。ただ、現時点ではいくら最善の治療を行ったとしても、2-3年が3-4年、よくて5年くらいにのばせるかどうか、というのが現実です。
現時点での重要課題は、いかに早期から糖尿病性腎臓病の治療を始めるか、です。腎機能が低下し始める前の段階(微量アルブミン尿や軽度蛋白尿の段階)でしっかり治療をすればその後の進行を抑制したり、心臓病や脳卒中などの発症も抑えられる可能性があります。
最近、NHKでも「慢性腎臓病の治療薬 国内で初承認へ”患者は約1300万人”」としてニュースとなり、よく患者さんに
「腎臓を治せる薬が出来たらしいね」
「あの薬飲んだら腎臓が良くなるの?」
「私もあの薬飲めますか?」
と聞かれるようになりました。
この薬は商品名フォシーガ(一般名ダパグリフロジン)といって、もともとは糖尿病に対する内服薬です。尿から糖分を排出することによって糖尿病を治療する薬ですが、実は心臓や腎臓にも効果があることが海外を中心としたたくさんの患者さんを対象にした研究でわかってきました。そして、糖尿病がない患者さんでも腎臓の機能が低下するのを抑制することがわかったため、今回このフォシーガが(糖尿病がなくても)慢性腎臓病患者さんに使うことが出来るようになったというわけです。
もう少し詳しくみると、
「腎機能がeGFR 25~75ml/min/1.73m2」かつ「尿アルブミン200~5000mg/gCr」で、「慢性腎臓病に対する標準的治療を受けている」患者さんに対しフォシーガを投与することで「腎機能が悪化(eGFRが50%以上低下)あるいは末期腎不全への進行、あるいは心血管死、あるいは腎不全による死亡」となるリスクが39%低下した、
というものです。
この「腎機能がeGFR 25~75ml/min/1.73m2」が重要で、クレアチニンの数値でいうと年齢によっても異なるのですが、男性だと0.8~3mg/dl、女性だと0.5~2mg/dl程度となります。すなわち、「クレアチニンが2mg/dlを超えてきたね」、「ちょっと悪くなってきたね」、という段階ではすでに遅く、さらに腎機能が低下した患者さんが使用するとむしろ腎機能を悪化させる可能性がある、と添付文書にも明記されています。
決して万能の薬ではなく、腎機能障害が早期の段階から、きちんと標準的治療を受けた状態で使用することが重要ということですね。
糖尿病の治療を受けていると、自覚症状がなく、血糖値が目標範囲内だから大丈夫、と油断することが多々あるのですが、尿検査をすると尿蛋白を認め、放置すると徐々に血液中のクレアチニンが上昇し始め、本腰をいれて治療をし始める時にはもうすでに進行を抑制することができない、ということが良くあります。
適切に検査を受け、早期発見、早期治療をこころがけましょう。
まとめ
・糖尿病性腎臓病は、糖尿病によって生じた慢性腎臓病である
・特有の症状はなく、自覚症状がないまま進行している可能性がある
・ある程度進行すると元には戻らない。
・糖尿病だけでなく、高血圧治療や減塩、禁煙などの生活習慣改善が重要
・早期発見、早期治療によって透析や心臓疾患や脳卒中などを予防しよう
以上です。
いかがでしたでしょうか。
最後までお読みいただきありがとうございました。
2021/09/20 畑中雅喜(腎臓専門医・指導医)


