腎臓が悪くなったら
- 2021年10月27日
- 腎臓内科
このブログをご覧いただきありがとうございます。
はたなかクリニック院長の畑中雅喜です。

「腎臓の機能が悪くなってますよ」
「クレアチニンが高いですよ」
血液検査を受けた時に、こんなことを言われたことはありませんか?
今回は、腎臓が悪くなった時の治療としての透析、腎移植についてお話します。
慢性腎臓病について書いたこちらのブログも参考にどうぞ
・腎臓が悪くなった時の治療の種類
・腎代替療法について
・どれくらい腎臓が悪くなると腎代替療法が必要になるのか
腎臓が悪くなった時の治療の種類
腎臓が悪くなった時の治療としては透析が有名だと思います。
どれくらい腎臓が悪くなると透析が必要かは後ほどお話します。
ここで知っていただきたいのは、透析以外の治療法や、透析にも種類があるということです。
具体的には、以下の4つがあります。
①血液透析
②腹膜透析
③腎移植
④保存的腎臓療法

④の「保存的腎臓療法」は比較的新しい概念で、透析や移植を行わずに薬などで症状緩和に必要な治療を行っていく治療法です。もちろん、透析や移植を行った場合と比較すると寿命は短くなる可能性が高いですが、「透析してまで長生きしたくない」と思っていらっしゃる方や、「もう長いこと寝たきりで受け答えもできない状態やから透析までするのもねぇ」というような方の場合は選択肢になると思います。
そうでなければ、腎臓が悪くなった時には①~③のいずれかを選択することになります。この①~③をまとめて「腎代替療法」と言います。
腎代替療法について
腎代替療法には
①血液透析
②腹膜透析
③腎移植
があります。
それぞれについて簡単に説明します。
①血液透析
透析というと、日本では一般的にこの「血液透析」を指すことが多いです。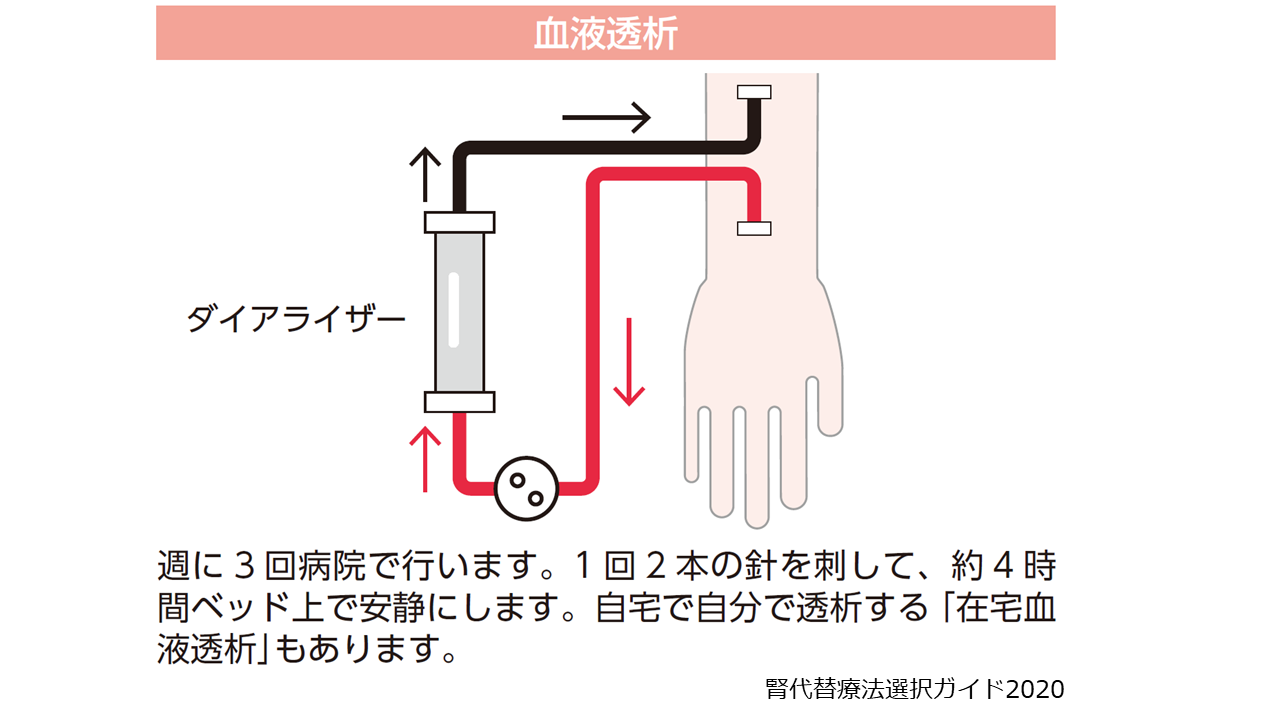
病院やクリニックで週に3回、1回4~5時間かけて行うことが一般的です。
腕の動脈と静脈をつなぐ手術を前もって行い、太くなった静脈に毎回2本の針を刺します。1本の針から大量の血液を抜き出し、専用の機械(ダイアライザー)に通すことで血液中のゴミや余分な水を取り除き、きれいになった血液をもう1本の針から体に戻します。
週に3回通院しないといけないという不便さはありますが、その都度医療従事者に診てもらえるという安心感はあります。
②腹膜透析
主に自宅で行う治療法です。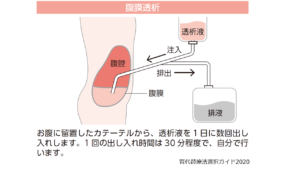
前もってお腹に専用のチューブを埋め込む手術を行い、そのチューブを使って透析液をお腹に2リットル前後いれます。その状態で3~4時間経つと、お腹にためていた透析液に血液からゴミや余分な水がしみ出してきますので、それをチューブを使って体外に捨てて、また新しい透析液をいれて、というのを繰り返していきます。日中に行う方法以外に、専用の機械を用いて夜間就寝中に行う方法もあります。
自分で毎日行わないと行けないという不便さはありますが、通院は月に1~2度で済み、生活の自由度は高いという利点があります。
③腎移植
他人から腎臓を1つもらって移植する方法です。
脳死患者さんあるいは心停止患者さんからもらうのが献腎移植、主に親族からの申し出でもらうのが生体腎移植です。日本では脳死が少なかったり、移植に対する倫理的な抵抗から移植治療はあまり普及していませんが(2019年は2057例で、そのうち献腎移植が230例、生体腎移植が1827例でした)、海外では末期腎不全に対する治療法として最も普及している国もあります。
移植をすれば、生涯免疫抑制剤を飲み続けないといけませんが、透析から解放されることはかなりの利点だと思います。日本は移植の成績も良いので、本来はもっと普及すればいいのですが、まだまだ少ないのが現状です。
なお、以前に病気のために摘出した腎臓を、病気の部分を切除してから別の末期腎不全の患者さんに移植するという、病腎移植が行われたことが問題となったこともありますが、現在でも禁止されていることに変わりはありません。
つい先日、2021年10月21日に、アメリカからの研究報告として、遺伝子操作したブタの腎臓をヒトに移植して機能した、というニュースが流れました。まだ実験段階ですし、乗り越えなければならない課題はたくさんあります。それこそ倫理的なことを考えないといけませんが、もし普及すれば透析患者さんにとってはかなりの福音となるのではないでしょうか。
どれくらい腎臓が悪くなると腎代替療法が必要になるのか
腎臓は2つありますが、その2つによる機能が残り10%を下回ってくると腎代替療法を検討する必要があります。
一般的には腎機能を見る指標として血液中のクレアチニンを用いることが多く、8mg/dlを超えてくると透析が必要となるのですが、性別や体格、年齢によってかなりバラツキがあり、若く筋肉がしっかりした男性だとクレアチニンが10mg/dlを超えても透析しなくて良かったり、逆に高齢で筋肉が乏しい女性だとクレアチニンが6mg/dlくらいでも透析を行う必要があったりします。
そのため、実際に残りの腎機能がどれくらいあるかの指標として代わりに用いられるのがeGFRというものです。日本語でいうと推定糸球体濾過量というのですが、だいたい残りの腎機能がどれくらいかを表しています。あくまで推定で、年齢と性別とクレアチニンから算出しているだけですが、残りの腎機能を比較的正確に表します。この数値が10を下回ってくると腎代替療法を検討しなければなりません。この時点で男性ではクレアチニンは5mg/dl以上、女性では4mg/dl以上くらいです。

実際に腎代替療法をいつくらいから始めるかは、このクレアチニンやeGFRだけではなく、その他の血液検査や身体の状態をみて判断します。
腎代替療法として血液透析、腹膜透析、腎移植のうちのどれを行うにしても前もっての準備が必要であり、患者さん本人と主治医だけでなく、看護師やソーシャルワーカー、家族などと一緒にあらかじめ考えておくことが重要です。
製薬会社が作成したものですが、特定の薬の紹介はなく、腎代替療法についてわかりやすく解説した動画がありますので、よければ参考にしてみてください→こちら
まとめ
・腎臓が悪くなり末期腎不全となった時(目安として残りの腎機能が10%以下)の治療法として腎代替療法と保存的腎臓療法がある。
・腎代替療法には血液透析、腹膜透析、腎移植がある。
・それぞれ前もって準備する必要があり、様々な職種と相談し計画を立てることが望ましい。
いかがでしたでしょうか。
一昔前までは透析になれば死んだも同然、なんて言われていましたが、現在はまったくそんなことはありません。計画的に腎代替療法を行うことで合併症を抑制し、元気な日常を維持しましょう。
最後までお読みいただきありがとうございました。
2021/10/27 畑中雅喜(腎臓専門医、透析専門医)


